Résumé
Contexte: Au Canada, on note que les équipes soignantes et les personnes qui bénéficieraient de soins ciblés connaissent peu les interventions fondées sur des données probantes pour la prise en charge clinique du trouble d’utilisation de l’alcool. Pour combler cette lacune, l’Initiative canadienne de recherche sur l’abus de substances a créé un comité national dans le but d’élaborer une ligne directrice pour la prise en charge clinique de la consommation d’alcool à risque élevé et du trouble lié à la consommation d’alcool.
Méthodes: L’élaboration de cette ligne directrice s’est faite selon le processus ADAPTE, et est inspirée par une ligne directrice britanno-colombienne de 2019 pour le trouble lié à la consommation d’alcool. Un comité national de rédaction de la ligne directrice (composé de 36 membres de divers horizons, notamment des universitaires, des médecins, des personnes ayant ou ayant eu des expériences de consommation d’alcool et des personnes s’identifiant comme Autochtones ou Métis) a choisi les thèmes prioritaires, a passé en revue les données probantes et atteint un consensus relatif aux recommandations. Nous avons utilisé l’outil AGREE II (Appraisal of Guidelines for Research and Evaluation Instrument II) et les principes de divulgation des intérêts et de gestion des conflits lors du processus de rédaction des lignes directrices (Principles for Disclosure of Interests and Management of Conflicts in Guidelines) publiés en anglais par le Réseau international des lignes directrices (Guidelines International Network) pour nous assurer que la ligne directrice répondait aux normes internationales de transparence, de qualité élevée et de rigueur méthodologique. Nous avons évalué les recommandations finales à l’aide de l’approche GRADE (Grading of Recommendations Assessment, Development, and Evaluation). Les recommandations ont fait l’objet d’une revue externe par 13 spécialistes et parties prenantes d’ici et de l’étranger.
Recommandations: La ligne directrice comprend 15 recommandations qui concernent le dépistage, le diagnostic, la prise en charge du sevrage et le traitement continu, y compris les interventions psychosociales, les pharmacothérapies et les programmes communautaires. Le comité de rédaction de la ligne directrice a reconnu la nécessité d’insister sur la sous-utilisation des interventions qui pourraient être bénéfiques et sur les modes de prescription et autres pratiques d’usage courant qui ne reposent pas sur des données probantes et pourraient aggraver les effets de la consommation d’alcool.
Interprétation: La ligne directrice se veut une ressource à l’intention des médecins, des responsables des orientations politiques et des membres des équipes cliniques et autres, de même que des personnes, des familles et des communautés affectées par la consommation d’alcool. Ces recommandations proposent un cadre fondé sur des données probantes pour alléger le lourd fardeau du trouble d’utilisation de l’alcool au Canada et combler les besoins en matière de traitements et de soins.
Selon les données de l’Enquête sur la santé dans les collectivités canadiennes de 2021, environ 18 % des personnes de 15 ans ou plus au Canada répondent aux critères cliniques d’un trouble d’utilisation de l’alcool (TUA) à un moment ou l’autre au cours de leurs vie1. Plus de 50 % des personnes de 15 ans ou plus au Canada boivent actuellement plus que la quantité d’alcool recommandée dans le document Repères canadiens sur l’alcool et la santé publié en 20232.
La consommation d’alcool au Canada est actuellement supérieure à la moyenne mondiale et dépasse le taux médian pour les pays à revenu élevé3. En 2016, plus de 4 % de tous les décès ont pu être attribués à la consommation d’alcool; cette dernière a également contribué à plus de 6 % de toutes les années potentielles de vie perdues chez les individus de 15 ans ou plus au Canada4. En outre, la consommation d’alcool et le TUA joueraient un rôle important dans la détérioration de la santé au pays; en effet, la recherche leur attribue plus de 200 effets négatifs sur la santé, y compris blessures et décès5.
Or, au Canada, les interventions fondées sur des données probantes pour le TUA n’ont pas été appliquées à grande échelle6, probablement en raison de problèmes structurels, comme la stigmatisation et la formation insuffisante des équipes soignantes à cet égard7, en plus de l’absence de lignes directrices nationales fondées sur des données probantes. Il n’existe pas de statistiques nationales sur le sujet, mais selon des études menées par certaines provinces canadiennes, moins de 2 % des personnes admissibles reçoivent une pharmacothérapie fondée sur des données probantes pour leur problème d’alcool6,8. De plus, la consommation d’alcool à risque élevé et le TUA passent souvent inaperçus et sont sous-diagnostiqués dans le système de santé9. Par conséquent, les personnes qui ont un problème d’alcool et qui se font soigner consultent des gens (ou des services) qui n’ont pas les connaissances requises ou n’ont pas accès à des ressources fondées sur des données probantes pour prendre en charge le trouble lié à l’usage de substances psychoactives; ainsi, les interventions se révèlent inefficaces, voire potentiellement nuisibles10.
Nous avons voulu que cette ligne directrice thérapeutique nationale devienne une ressource à l’intention des médecins, des responsables des orientations politiques, des membres des équipes cliniques et autres, ainsi que des personnes éprouvant un problème d’alcool. Elle a comme objectif principal de promouvoir l’utilisation d’interventions fondées sur des données probantes et de prévenir les préjudices liés à la consommation d’alcool. Un comité national de rédaction de la ligne directrice composé de spécialistes de divers horizons, notamment de médecins, de scientifiques, de personnes ayant ou ayant eu une expérience de consommation d’alcool et de personnes s’identifiant comme Autochtones ou Métis, a été formé pour sélectionner les thèmes prioritaires, passer en revue les données probantes et rédiger les recommandations.
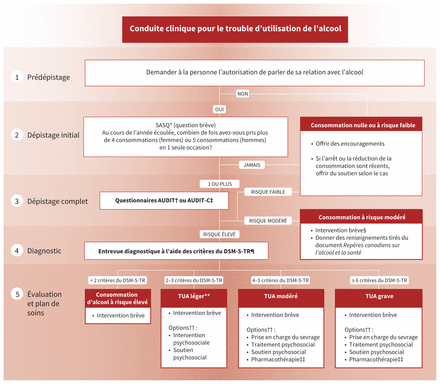
On trouve la version complète (en anglais) de la ligne directrice à l’annexe 1 (accessible au www.cmaj.ca/lookup/doi/10.1503/cmaj.230715/tab-related-content); elle inclut un sommaire global des données probantes pour chaque recommandation, ainsi que des outils de pratique clinique et des astuces pour leur mise en œuvre. La figure 1 propose un sommaire visuel de la ligne directrice.
Sommaire de la conduite clinique pour le trouble d’utilisation de l’alcool. DSM-5-TR : Manuel diagnostique et statistique des troubles mentaux, 5e édition, texte révisé (Diagnostic and Statistical Manual of Mental Disorders, 5th Edition, Text Revision).
Portée
Cette ligne directrice se veut un guide pour l’identification et la prise en charge clinique de la consommation d’alcool à risque élevé et du TUA (voir l’encadré 1 pour les définitions) chez les adultes (âgés de ≥ 26 ans) et les jeunes (âgés de 11–25 ans). On y retrouve également des conseils ciblés concernant les personnes enceintes, les adultes âgés et les populations autochtones. La ligne directrice est conçue pour les équipes soignantes des centres de soins primaires et des milieux communautaires (p. ex., cliniques de lutte contre les toxicomanies faciles d’accès), même si certaines recommandations concernent le milieu des soins de courte durée, comme les programmes de prise en charge du sevrage et les services d’urgence. La ligne directrice se veut aussi une ressource pour les responsables des orientations politiques et des mesures sanitaires, ainsi que pour les personnes ayant des problèmes d’alcool, leurs proches et les autres populations concernées, qui sont à la recherche de conseils concernant les soins fondés sur des données probantes.
Encadré 1 : Définition du trouble d’utilisation de l’alcool et niveaux de risque utilisés pour la présente ligne directrice*
Risque faible de TUA
Score AUDIT de 0–7 ou score AUDIT-C de 0–4
Risque modéré de TUA
Score AUDIT de 8–15 ou score AUDIT-C de 5–7
Risque élevé de TUA
Score AUDIT ≥ 16 ou score AUDIT-C ≥ 8
Trouble d’utilisation de l’alcool
Le diagnostic de trouble d’utilisation de l’alcool, défini par le DSM-5-TR, se fonde sur un critère seuil de dysfonction ou de détresse cliniquement significative chez la personne en raison de sa consommation d’alcool et parmi les personnes qui atteignent ce seuil, sur 11 critères diagnostiques (voir le tableau 1 pour les questions types du DSM-5-TR sur les critères diagnostiques du TUA)11.
Le TUA peut être qualifié de léger (2–3 critères diagnostiques), modéré (4–5 critères diagnostiques) ou grave (6 critères diagnostiques ou plus).
Remarque : AUDIT = questionnaire d’évaluation de la consommation d’alcool (Alcohol Use Disorders Identification Test), AUDIT-C = AUDIT–Consumption, DSM-5-TR = Manuel diagnostique et statistiques des troubles mentaux, 5e édition, texte révisé (Diagnostic and Statistical Manual of Mental Disorders, 5th Edition, Text Revision), TUA = trouble d’utilisation de l’alcool.
↵* Les outils AUDIT et AUDIT-C ont été conçus pour le dépistage d’une consommation d’alcool malsaine ou nuisible à partir de scores seuils de 8 (avec AUDIT) ou de 3 et 4 chez les femmes et les hommes, respectivement (avec AUDIT-C). Dans cette ligne directrice, nous avons stratifié les scores en catégories de risque faible, modéré et élevé pour faciliter la prise de décision clinique selon l’orientation fournie par le manuel AUDIT12. L’utilisation de scores seuils différents affectera la sensibilité et la spécificité de l’outil et les taux de résultats faussement négatifs et faussement positifs13. L’outil AUDIT-C14 comprend 3 questions de l’outil AUDIT en lien avec la consommation. Les 2 outils ont été validés dans plusieurs contextes, y compris en soins primaires.
Questions types inspirées du DSM-5-TR sur les critères diagnostiques du trouble d’utilisation de l’alcool
Recommandations
La ligne directrice met en lumière plusieurs principes de soins globaux (encadré 2) qui s’appliquent à toutes les recommandations afin d’établir des partenariats fructueux avec la patientèle et les proches qui subissent les préjudices liés à la consommation l’alcool. Ces principes rappellent l’importance de prendre en compte les déterminants sociaux de la santé et d’intégrer dans les normes de soins les notions de réduction des préjudices et des approches sensibles à la violence et aux traumatismes subis en plus d’être culturellement sécuritaires pour la patientèle et les proches affectés par l’alcool, la consommation d’alcool à risque élevé et le TUA. La ligne directrice rappelle l’importance d’intégrer les pratiques de guérison traditionnelles et les approches culturellement adaptées à la planification des soins chez les personnes autochtones.
Encadré 2: Principes de soins
Déterminants sociaux de la santé : La consommation d’alcool, la consommation d’alcool à risque élevé et le TUA devraient être considérés à l’intérieur d’un cadre sociétal plus vaste forgé par les iniquités face aux déterminants sociaux de la santé65–67. Selon le cas, les médecins devraient lutter contre la disparité des déterminants socioéconomiques de la santé en mettant les personnes touchées en contact avec des ressources aptes à combler leurs besoins (p. ex., logement, nourriture et alimentation, aide financière, emploi).
Soins centrés sur la personne : Les médecins devraient tenter de fournir des soins respectueux des besoins, des valeurs et des préférences de chaque personne68,69. Chaque personne devrait être considérée comme une experte de ses propres soins.
Pratique sensible à la violence et aux traumatismes subis : Les médecins devraient connaître et intégrer les principes de pratique sensible à la violence et aux traumatismes subis dans la prestation des soins et la prise en charge clinique pour le TUA dans le but de créer un espace sécuritaire et respectueux qui réduit les risques de préjudices et d’évocation desdits traumatismes70.
Pratiques antiracistes : Le fait de confronter et de remettre en question les structures racistes dans les milieux de soins et de se sensibiliser soi-même à sa propre position au sein de systèmes oppressifs peut contribuer à améliorer l’engagement vis-à-vis des soins et les paramètres de santé pour les populations racialisées71.
Sécurité et humilité culturelle : Face à la réalité autochtone, les médecins devraient s’engager sincèrement à fournir des soins culturellement sécuritaires et à pratiquer l’humilité culturelle pour mettre en place des partenariats sécuritaires et positifs avec les patientèles autochtones et leurs proches72.
Réduction des préjudices : Une approche de réduction des préjudices causés par la consommation d’alcool soutient chaque geste posé par les personnes pour améliorer leur santé et leur bien-être73. Les médecins devraient respecter les décisions et les objectifs des personnes au sujet de la consommation d’alcool et promouvoir des stratégies pour réduire les préjudices qui y sont reliés.
Soins centrés sur le rétablissement et le bien-être : Les médecins devraient reconnaître et valider les objectifs de la patientèle lors du traitement et des soins pour le TUA, y compris le rétablissement ou le bien-être définis par la personne74.
Continuum de soins intégrés : Le trouble d’utilisation de l’alcool est considéré comme une maladie chronique, récurrente et rémittente. Cette ligne directrice appuie l’utilisation d’une approche graduelle et intégrée qui prévoit des options thérapeutiques constamment adaptées aux besoins, aux conditions de vie et aux objectifs changeants des personnes.
Prise en charge globale de la santé : Le trouble d’utilisation de l’alcool devrait être pris en charge dans le cadre plus vaste des soins de santé et des services sociaux globaux, y compris examens médicaux et évaluations psychologiques et psychosociales de routine continus75.
Participation du cercle familial et social aux soins* : La participation du cercle familial et social à la planification du traitement et aux prises de décisions devrait être encouragée dans la mesure du possible et, selon le cas, par la personne et son équipe soignante76–79.
Remarque : TUA = trouble d’utilisation de l’alcool.
↵* Le terme « famille » utilisé dans cette ligne directrice englobe toutes les relations significatives de la personne au sein de son cercle social, ce qui peut inclure les conjoints ou conjointes, les relations amicales et autres personnes significatives, que ces liens aient un statut légal ou non.
Cette ligne directrice inclut 15 recommandations touchant le dépistage, le diagnostic, la prise en charge du sevrage et le traitement continu, y compris des interventions thérapeutiques psychosociales, des pharmacothérapies et des programmes communautaires (tableau 2). Le comité de rédaction de la ligne directrice a reconnu la nécessité de mettre en évidence les interventions sous-utilisées qui pourraient être bénéfiques, de même que les modalités d’usage courant qui ne sont pas fondées sur des données probantes et pourraient se révéler nuisibles.
Résumé des recommandations
Nous avons évalué les recommandations en ce qui a trait au degré de certitude des données probantes et à leur force à l’aide de l’approche GRADE (Grading of Recommendations Assessment, Development and Evaluation) (encadré 3). Dans ce synopsis, nous passons brièvement en revue les recommandations les plus pertinentes pour les soins primaires.
Encadré 3 : Approche GRADE et interprétation de la classification
L’approche GRADE15 assigne une classification au degré de certitude des données probantes et à la force de chaque recommandation.
Degré de certitude des données probantes
Les estimations initiales quant au degré de certitude des données probantes se fondent sur une hiérarchie classique selon laquelle les méta-analyses d’ERC reçoivent le score le plus élevé, suivies des essais cliniques individuels, des essais quasi randomisés ou non randomisés, des études et rapports d’observation et de l’opinion des spécialistes, qui obtient le score le plus faible. Les facteurs ayant réduit la confiance à l’endroit de l’effet estimé d’une intervention ont inclus le risque de biais, la discordance entre les ERC, le caractère indirect des paramètres et les biais de publication; les facteurs qui ont accru la confiance incluaient la taille volumineuse de l’effet et la relation dose–réponse observée. Les classifications finales quant au degré de certitude sont le reflet de l’effet estimé d’une intervention décrit dans la documentation, en tenant compte des biais et des limites de la base des données probantes identifiée par le comité de rédaction de la ligne directrice et décrit ci-dessous :
Élevée : des recherches plus approfondies risquent peu de modifier notre niveau de confiance à l’endroit de l’estimation de l’effet.
Moyenne : des recherches plus approfondies pourraient avoir une incidence importante sur notre niveau de confiance à l’endroit de l’estimation de l’effet et pourraient modifier l’estimation.
Faible : des recherches plus approfondies risquent fort d’avoir une incidence importante sur notre confiance à l’endroit de l’estimation de l’effet et changeraient probablement l’estimation.
Très faible : toute estimation de l’effet est très incertaine.
Force des recommandations
Pour déterminer la force des recommandations, le système GRADE tient compte de la qualité des données probantes et d’autres facteurs, comme les valeurs et préférences des médecins, de la patientèle et des responsables des orientations politiques, des coûts et du rapport coût:efficacité, du rapport risques:avantages et de la faisabilité.
Une recommandation forte indique ce qui suit :
Pour la patientèle : La majeure partie de la patientèle dans les circonstances évoquées souhaiterait qu’on observe la conduite recommandée et seule une faible proportion de la patientèle la refuserait.
Pour les médecins : La conduite recommandée devrait être offerte à la plupart des personnes. L’adoption de cette recommandation conformément à la ligne directrice pourrait servir de critère de qualité ou d’indicateur de rendement. Les outils décisionnels formels sont peu susceptibles d’aider les personnes à prendre des décisions concordant avec leurs valeurs et leurs préférences.
Pour les responsables des orientations politiques : La recommandation peut être adaptée en tant que politique dans la plupart des cas, y compris comme indicateur de rendement.
Une recommandation conditionnelle indique ce qui suit :
Pour la patientèle : La majeure partie de la patientèle dans les circonstances évoquées souhaiterait qu’on observe la conduite recommandée, mais plusieurs la refuseraient.
Pour les médecins : Les médecins doivent reconnaître que différents choix seront appropriés selon les individus et aider chacun et chacune à prendre une décision thérapeutique concordant avec ses valeurs et ses préférences. Les outils décisionnels pourraient aider les personnes à prendre des décisions concordant avec leurs valeurs et préférences. Les médecins devraient s’attendre à consacrer plus de temps aux personnes au moment de la prise de décision.
Pour les responsables des orientations politiques : Le choix des orientations politiques exigera des discussions et un engagement substantiels de la part de plusieurs parties prenantes. Les orientations politiques sont également plus susceptibles de varier selon les régions. Les indicateurs de rendement devraient préciser qu’une discussion adéquate sur les options thérapeutiques a eu lieu.
Remarque : ERC = essai clinique randomisé et contrôlé; GRADE = Grading of Recommendations Assessment, Development and Evaluation.
Dépistage
Recommandation 2 : Il faut effectuer un dépistage de routine de la consommation d’alcool qui excède le seuil d’un risque faible chez tous les adultes et les jeunes (recommandation forte, degré de certitude moyen des données probantes).
La mise en place d’un dépistage universel de routine de la consommation d’alcool en soins primaires est une importante stratégie de santé publique pour détecter précocement une consommation d’alcool à risque élevé et agir en prévention secondaire sur le TUA. Même si on dispose de données insuffisantes pour en établir la fréquence optimale22, selon le groupe de travail assigné à cette priorité, un dépistage annuel est facilement réalisable en soins primaires. Cette recommandation concerne aussi les milieux de soins de courte durée où consultent le plus souvent les personnes les plus susceptibles de bénéficier du dépistage et d’une intervention.
Chez les adultes, nous suggérons d’utiliser la question simple pour le dépistage de la consommation d’alcool (SASQ; Single Alcohol Screening Question), qui est brève, ne requiert aucune notation et est validée en soins primaires : « Combien de fois au cours de l’année écoulée avez-vous pris 5 consommations ou plus en 1 journée (pour les hommes) ou 4 ou plus en 1 journée (pour les femmes)? »17. Cette question a une sensibilité de 0,71– 0,92 et une spécificité de 0,60–0,91 pour le dépistage du TUA17. Si le dépistage est positif, il peut être suivi du questionnaire AUDIT d’évaluation de la consommation d’alcool (Alcohol Use Disorders Identification Test) ou de sa version condensée, AUDIT-C (AUDIT– Consumption), qui ont tous les deux été validés en contexte de soins primaires et facilitent l’identification des taux de consommation d’alcool à risque faible, modéré et élevé12–14,17. Lorsqu’on utilise un seuil de 4 avec le questionnaire AUDIT-C pour identifier une consommation à risque, malsaine ou un TUA, l’éventail des sensibilités varie de 0,76 à 0,99 et des spécificités de 0,66 à 0,9814. Chez les jeunes, nous suggérons l’utilisation du questionnaire de l’Institut national américain sur l’abus d’alcool et l’alcoolisme (NIAAA; National Institute on Alcohol Abuse and Alcoholism), dont la sensibilité est de 0,96 et la spécificité de 0,85 pour le TUA en utilisant un seuil de 2 jours ou plus de consommation d’alcool par année23.
Nous avons établi que le degré de certitude des données probantes pour cette recommandation est moyen à partir des revues systématiques et des études sur la fiabilité des diagnostics selon lesquelles les outils de dépistage sont fiables pour l’identification des personnes dont la consommation d’alcool excède le seuil d’un risque faible22,24. On ne dispose d’aucune étude sur les répercussions directes du dépistage sur la consommation d’alcool ou les paramètres de santé22. Nous avons établi que cette recommandation est forte compte tenu du degré de certitude des données probantes, du consensus du comité de rédaction de la ligne directrice, du rapport coût:efficacité et de la fiabilité des outils de dépistage disponibles22. Aucun préjudice lié au dépistage n’a été signalé22. Voir la section 3.2 de l’annexe 1 pour plus de détails sur le dépistage et les données probantes à l’appui.
Diagnostic
Recommandation 3 : Tous les adultes et les jeunes qui obtiennent un résultat positif au dépistage d’une consommation d’alcool à risque élevé devraient être soumis à une entrevue diagnostique pour le TUA reposant sur les critères du Manuel diagnostique et statistiques des troubles mentaux, 5e édition, texte révisé (DSM-5-TR, Diagnostic and Statistical Manual of Mental Disorders, 5th Edition, Text Revision)11 et à d’autres évaluations pour orienter le plan de traitement, le cas échéant (recommandation forte, degré de certitude faible des données probantes).
Les adultes et les jeunes dont le dépistage est positif à l’égard d’une consommation d’alcool à risque élevé devraient être soumis à une entrevue diagnostique pour déterminer s’il s’agit d’un TUA léger, modéré ou grave selon les critères du DSM-5-TR11 (voir questions types au tableau 1), suivie d’une conversation au sujet des objectifs des soins et des traitements (figure 2). Cette recommandation concerne les soins de courte durée et les soins communautaires.
Conduite clinique pour le trouble d’utilisation de l’alcool (TUA). Remarque : AUDIT = questionnaire d’évaluation de la consommation d’alcool (Alcohol Use Disorders Identification Test); AUDIT-C = AUDIT–Consumption, DSM-5-TR = Manuel diagnostique et statistique des troubles mentaux, 5e édition, texte révisé (Diagnostic and Statistical Manual of Mental Disorders, 5th Edition, Text Revision); SASQ = Question simple pour le dépistage de la consommation d’alcool (Single Alcohol Screening Question). *Voir la section A2.2 de l’annexe 1. †Voir l’encadré 10 de l’annexe 1. ‡Voir l’encadré 11 de l’annexe 1. §L’intervention brève repose sur un avis médical à propos des effets de l’alcool, des avantages d’en réduire la consommation et des stratégies pour y arriver2. ¶Voir l’encadré 5 de l’annexe 1. **Autrefois appelé « trouble d’abus de l’alcool » dans le DSM-IV. ††Selon les objectifs et préférences de la patientèle. ‡‡Les pharmacothérapies de première intention sont la naltrexone et l’acamprosate.
On peut poser un diagnostic de TUA lorsqu’une personne a une consommation d’alcool malsaine pendant une période de 1 an entraînant une dysfonction ou une détresse cliniquement significatives selon au moins 2 des 11 critères du DSM-5-TR. Ces critères sont (1) la personne consomme de l’alcool en quantité supérieure ou pendant plus longtemps que prévu; (2) la personne persiste à vouloir ou échoue à réduire ou à contrôler sa consommation d’alcool; (3) la personne consacre beaucoup de temps à des activités nécessaires pour se procurer de l’alcool, à en consommer ou à se rétablir de sa consommation; (4) la personne éprouve une envie irrépressible (un désir ou un besoin) de consommer de l’alcool; (5) la consommation récurrente d’alcool rend la personne incapable de s’acquitter de ses principales obligations au travail, à l’école ou à la maison; (6) la personne continue de consommer de l’alcool malgré des problèmes (sociaux ou interpersonnels) persistants ou récurrents causés ou exacerbés par l’alcool; (7) la personne a renoncé à d’importantes activités sociales, professionnelles ou récréatives en raison de sa consommation d’alcool; (8) la personne consomme régulièrement de l’alcool dans des circonstances où elle pourrait s’exposer à un risque physique; (9) la personne continue de consommer de l’alcool même si elle admet avoir un problème persistant ou récurrent (physique ou psychologique) probablement causé ou exacerbé par sa consommation d’alcool; (10) la personne développe une tolérance à l’alcool démontrée soit par la nécessité d’accroître substantiellement les quantités consommées pour parvenir à l’intoxication ou à l’effet souhaités, soit par une atténuation substantielle de l’effet en consommant la même quantité d’alcool; (11) et la personne manifeste des symptômes de sevrage qu’elle tente d’apaiser ou de prévenir en consommant de l’alcool ou d’autres substances psychoactives (p. ex., des benzodiazépines), ou elle présente un syndrome caractéristique du sevrage. Les personnes reçoivent un diagnostic de TUA léger si elles répondent à 2–3 critères, de TUA modéré si elles répondent à 4–5 critères et de TUA grave si elles répondent à 6 critères ou plus.
Même si les critères du DSM-5-TR pour le TUA peuvent générer des diagnostics faussement positifs et ont fait l’objet de certaines critiques pour avoir fusionné les catégories « abus d’alcool » et « dépendance à l’alcool » qui étaient distinctes dans la version précédente (DSM-IV)25, la pratique actuelle en Amérique du Nord repose sur la gravité du TUA et sur une évaluation complète de la personne afin d’orienter le traitement et le plan de soins.
Nous avons établi que le degré de certitude des données probantes pour cette recommandation est faible à partir du consensus du comité de rédaction de la ligne directrice en raison de l’absence de recherches sur les répercussions de l’établissement d’un diagnostic de TUA léger, modéré ou grave. Toutefois, nous avons établi que cette recommandation est forte compte tenu du consensus du comité de rédaction de la ligne directrice, de la nécessité reconnue d’établir un diagnostic et d’en évaluer la gravité pour permettre aux personnes d’accéder à d’autres soins pour le TUA et des données probantes existantes9. Voir la section 3.3 de l’annexe 1, pour d’autres renseignements et les données probantes concernant le diagnostic.
Intervention brève
Recommandation 4 : On devrait proposer une intervention brève à toutes les personnes qui obtiennent un résultat positif au dépistage d’une consommation d’alcool à risque élevé (recommandation forte, degré de certitude moyen des données probantes).
Toutes les personnes chez qui le dépistage révèle une consommation d’alcool à risque élevé devraient faire l’objet d’une entrevue diagnostique suivie d’une intervention brève comme première étape dans l’élaboration d’un plan de soins. Cela inclut les personnes qui ont un résultat positif au dépistage d’une consommation d’alcool à risque élevé ou qui reçoivent un diagnostic de TUA.
L’intervention brève, qui repose sur des techniques d’entrevue motivationnelle, peut être offerte par différentes professions de la santé et son efficacité est démontrée après une simple séance de 5 minutes26. Une revue Cochrane de 2018 a révélé que l’intervention brève entraîne une réduction de la consommation d’alcool de 20 g par semaine après 1 an, comparativement à une intervention minimale, voire à l’absence de toute intervention (intervalle de confiance [IC] de 95 % –28 g à –12 g)26. Aux sections 3.4 et 3.5 de l’annexe 1, on trouve quelques approches d’intervention brève et des considérations spécifiques à certaines populations.
En général, l’intervention brève repose sur un court échange avec la personne au sujet de ses ennuis de santé, sur l’établissement d’objectifs en collaboration et l’élaboration d’un plan de traitement adapté à ses objectifs et ses préférences. Comme on le verra plus loin, l’approche au traitement du TUA peut inclure une prise en charge du sevrage, des interventions psychosociales et des pharmacothérapies.
Nous avons établi que le degré de certitude des données probantes pour cette recommandation est moyen à partir des revues systématiques selon lesquelles une intervention brève a entraîné des réductions significatives et cliniquement importantes de la consommation à risque élevé26,27. Nous avons établi que la recommandation est forte compte tenu de la qualité des données probantes, du consensus de comité de rédaction de la ligne directrice, du rapport coût:efficacité, de l’efficacité de l’intervention brève et de l’absence de préjudices déclarés22.
Prise en charge du sevrage
Recommandation 5 : Les médecins devraient utiliser les paramètres cliniques, par exemple des antécédents de convulsions ou de delirium tremens, et l’échelle de prédiction du risque de syndrome de sevrage d’alcool compliqué PAWSS (Prediction of Alcohol Withdrawal Severity Scale) pour évaluer le risque de complications graves du sevrage de l’alcool et déterminer la façon appropriée d’en gérer les symptômes (recommandation forte, degré de certitude moyen des données probantes).
Il faut offrir aux personnes qui doivent (p. ex., hospitalisation ou incarcération) ou souhaitent parvenir à l’abstinence un soutien pour la prise en charge du sevrage, mais chez la plupart des personnes souffrant de TUA, le sevrage ne sera pas compliqué28. Par contre, il faudrait utiliser l’outil PAWSS28 pour toutes les personnes atteintes de TUA, même si elles refusent une aide au sevrage, afin de les informer des risques d’un arrêt brusque de leur consommation d’alcool. Pour les personnes jugées à risque élevé de complications graves du sevrage, les risques d’un sevrage non supervisé peuvent menacer le pronostic vital16. Par conséquent, cette recommandation rappelle l’importance d’identifier les personnes exposées à un risque élevé de complications gravissimes, y compris de symptômes critiques du sevrage de l’alcool (p. ex., convulsions, delirium tremens), et d’employer une stratification du risque pour choisir les pharmacothérapies et le milieu de soins les plus appropriés pour la prise en charge du sevrage. Cette recommandation concernant le sevrage convient autant au milieu communautaire qu’aux milieux de soins de courte durée.
L’outil PAWSS a été validé en milieu hospitalier28 pour évaluer le risque et des études l’ont jugé très fiable pour établir un risque élevé (rapport de vraisemblance 174, IC de 95 % 43 à 696; spécificité 0,93 en présence de ≥ 4 critères PAWSS) contrer faible (rapport de vraisemblance 0,07, IC de 95 % 0,02 à 0,26; sensibilité 0,99 en présence de ≤ 3 critères PAWSS) de syndrome grave de sevrage de l’alcool16. Nous recommandons l’utilisation du score PAWSS pour déterminer quelles personnes devraient être prises en charge à l’hôpital plutôt qu’en consultation ambulatoire pour leur sevrage. On peut toutefois envisager une prise en charge à l’hôpital chez certaines personnes dont le score PAWSS est inférieur à 4 s’il y a des obstacles à leur prise en charge en milieu communautaire ou si elles ont des antécédents de sevrage compliqué16.
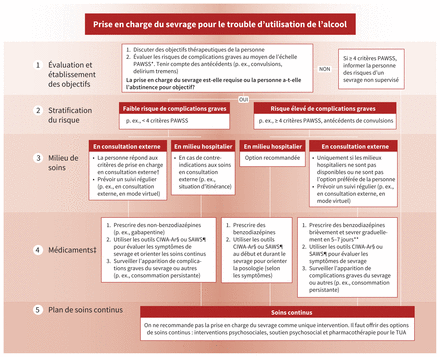
La section 4 de l’annexe 1 présente en détail diverses stratégies de prise en charge du sevrage, y compris par suppléments de thiamine et pharmacothérapie, adaptées aux milieux de soins ambulatoires (p. ex., centres de soins primaires) et hospitaliers; elles sont résumées à la figure 3.
Prise en charge du sevrage pour le trouble d’utilisation de l’alcool. Remarque : CIWA-Ar = Institut clinique d’évaluation du sevrage de l’alcool — révisé (Clinical Institute Withdrawal Assessment for Alcohol–Revised), PAWSS = échelle de prédiction du risque de syndrome de sevrage d’alcool compliqué (Prediction of Alcohol Withdrawal Severity Scale), SAWS = échelle d’évaluation du sevrage de l’alcool (Short Alcohol Withdrawal Scale), TUA = trouble d’utilisation de l’alcool. *Voir l’encadré 16 de l’annexe 1. †Voir l’encadré 7 de l’annexe 1. ‡Proposer la thiamine orale (200 mg/j) avant et durant la prise en charge du sevrage. En cours d’hospitalisation, offrir la thiamine parentérale (200–300 mg/j) pendant au moins 5 jours chez les personnes soupçonnées de souffrir d’une encéphalopathie de Wernicke, d’une maladie du foie décompensée ou exposées à un risque de dénutrition, suivie de thiamine orale. §Voir l’encadré 14 de l’annexe 1. ¶Voir l’encadré 15 de l’annexe 1. **Prescription type pour des symptômes de sevrage graves : diazépam 10 mg de 2–4 fois par jour (des jours 1–3), 5 mg de 2–4 fois par jour (aux jours 4 et 5), puis réévaluation aux jours 6 et 7. Ajuster la dose quotidiennement selon les symptômes et envisager de servir le médicament quotidiennement ou de l’offrir en emballage alvéolé.
Nous avons établi que le degré de certitude des données probantes pour cette recommandation est moyen parce que l’outil PAWSS s’est révélé d’une grande fiabilité dans un petit nombre d’études prospectives auprès de populations limitées16,28. Nous avons établi que cette recommandation est forte en raison du degré de certitude des données probantes, du consensus du comité de rédaction de la ligne directrice, du rapport coût:efficacité, de l’applicabilité de l’outil PAWSS dans les milieux cliniques et de l’utilité de la stratification du risque pour orienter les plans de soins16.
Traitement et soins continus
Intervention psychosociale
Recommandation 9 : Il faut renseigner les adultes et les jeunes souffrant d’un TUA de modéré à grave et les orienter vers des interventions psychosociales prodiguées par des spécialistes dans la communauté (recommandation forte, degré de certitude moyen des données probantes).
Il existe divers types d’interventions psychosociales efficaces pour le TUA; on les passe en revue à la section 5 de l’annexe 1. Selon la recherche, la thérapie cognitivo-comportementale et la thérapie familiale exercent des effets positifs de légers à moyens sur l’issue du TUA29,30. Par exemple, comparativement au traitement individuel, la thérapie familiale a entraîné un plus grand nombre de jours d’abstinence ou de consommation modérée de substances psychoactives lors d’un suivi de 12 mois (g de Hedge = 0,47, IC de 95 % 0,34 à 0,61 [effet de taille moyenne])30. Ces modalités thérapeutiques sont offertes par des spécialistes, ce qui signifie qu’il faut un apprentissage ou une formation spécifiques pour les offrir. Cette recommandation convient aux milieux des soins de courte durée et communautaires puisque les demandes de consultation peuvent être bénéfiques dans les 2 cas.
Nous avons établi que le degré de certitude des données probantes pour cette recommandation est moyen à partir de plusieurs méta-analyses et essais cliniques randomisés et contrôlés (ERC) qui ont démontré l’effet minime à modéré des interventions thérapeutiques psychosociales sur divers paramètres liés à la consommation d’alcool16,28. Nous avons établi que cette recommandation est forte compte tenu du degré de certitude des données probantes, du consensus du comité de rédaction de la ligne directrice, de l’efficacité des interventions thérapeutiques psychosociales et de leur rapport risques:avantages potentiels.
Pharmacothérapie
Recommandation 10 : Il faut offrir aux adultes atteints d’un TUA de modéré à grave la naltrexone ou l’acamprosate comme pharmacothérapie de première intention pour faciliter l’atteinte des objectifs thérapeutiques (fixés par la personne concernée) (recommandation forte, degré de certitude élevé des données probantes).
Comme modalité d’appoint aux interventions psychosociales en soins primaires, une recommandation clé consiste à offrir aussi aux adultes atteints d’un TUA de modéré à grave une pharmacothérapie par naltrexone ou acamprosate en première intention dans le but de faciliter l’atteinte de leurs objectifs thérapeutiques et de respecter leurs préférences (tableau 3). À la section 6.1 de l’annexe 1, on trouve des détails sur les objectifs thérapeutiques centrés sur la personne.
Pharmacothérapie pour le trouble d’utilisation de l’alcool*,†
La naltrexone est recommandée chez les adultes qui ont comme objectif thérapeutique soit l’abstinence soit une réduction de leur consommation d’alcool, et le nombre estimé de sujets à traiter pour prévenir un retour à une forte consommation est de 12 (IC de 95 % 8 à 26)18. L’acamprosate est aussi recommandé chez les personnes qui ont pour objectif thérapeutique l’abstinence, et le nombre estimé de sujets à traiter pour prévenir un retour à une consommation quelle qu’elle soit est de 12 (IC de 95 % 8 à 26)18. Les 2 médicaments reposent sur un corpus de données probantes de grande qualité et bien établi aux chapitres de l’innocuité et de l’efficacité pour le TUA chez l’adulte18,19. La naltrexone est contre-indiquée chez les personnes qui prennent un traitement continu aux opiacés et celles qui souffrent d’hépatite aiguë. Les effets indésirables fréquents incluent les nausées, les étourdissements et la fatigue et sont généralement temporaires18.
Le traitement des jeunes repose souvent au début sur des interventions psychosociales seulement puisque l’innocuité et l’efficacité de la plupart des médicaments pour le TUA n’ont pas encore été étudiées chez cette population. Toutefois, le comité pour la rédaction de la ligne directrice suggère d’offrir la naltrexone et l’acamprosate aux jeunes pour le traitement d’un TUA de modéré à grave au cas par cas.
Nous avons établi que le degré de certitude des données probantes pour cette recommandation est élevé à partir de multiples revues systématiques indiquant que la naltrexone permet de réduire la consommation d’alcool et de maintenir l’abstinence, et que l’acamprosate permet de maintenir l’abstinence18. Nous avons établi que cette recommandation est forte compte tenu de la qualité des données probantes, du consensus du comité de rédaction de la ligne directrice, du rapport coût:efficacité et de l’efficacité de la naltrexone et de l’acamprosate.
D’autres stratégies pharmacothérapeutiques recommandées, y compris des médicaments utilisés hors indication (tels que la gabapentine et le topiramate), sont résumées au tableau 3. Les revues des données probantes pour ces pharmacothérapies et autres (p. ex., disulfiram) se trouvent à la section 6 de l’annexe 1.
En plus de réduire la consommation d’alcool, les pharmacothérapies conféreraient des avantages à long terme pour la santé. Une étude de cohorte rétrospective de 2022 regroupant plus de 9600 personnes atteintes de TUA suivis pendant 9 ans a révélé que plusieurs pharmacothérapies pour le TUA étaient associées à une incidence moindre de maladies hépatiques liées à la consommation d’alcool et de décompensation hépatique chez les personnes atteintes de cirrhose31. Ces conclusions concordent avec celles d’une méta-analyse qui a démontré l’incidence majeure d’une réduction de l’exposition à l’alcool sur la diminution du risque de mortalité chez les personnes atteintes de TUA32.
Les données probantes tirées de la recherche sont insuffisantes pour qu’on puisse établir la durée optimale de la pharmacothérapie pour le TUA. Le comité de rédaction de la ligne directrice suggère une durée minimale de 6 mois, après quoi on peut réévaluer l’utilité de maintenir le traitement. Même si la plupart des pharmacothérapies pour le TUA sont prescrites en milieu communautaire, cette recommandation convient aussi au milieu des soins de courte durée, comme les établissements pour la prise en charge du sevrage et autres centres de soins de courte durée fréquentés par les personnes souffrant de TUA. Les pharmacothérapies efficaces doivent être assorties d’interventions et de traitements psychosociaux fondés sur des données probantes dans la mesure du possible et adaptés aux objectifs des personnes.
Recommandation 12 : Les antipsychotiques et les antidépresseurs de type inhibiteurs sélectifs de la recapture de la sérotonine (ISRS) sont contre-indiqués chez les adultes et les jeunes pour le traitement du TUA (recommandation forte, degré de certitude moyen des données probantes).
Recommandation 13 : Il n’est pas recommandé de prescrire des antidépresseurs de type ISRS aux adultes et aux jeunes atteints concomitamment de TUA et de troubles anxieux ou dépressifs (recommandation forte, degré de certitude moyen des données probantes).
Dès le début du processus d’élaboration de la ligne directrice, le comité a constaté que la polypharmacie était fréquente chez les personnes atteintes de TUA et qu’on leur offrait de routine des pharmacothérapies susceptibles d’être inefficaces, voire d’aggraver leur TUA10. Par exemple, les antidépresseurs récents (y compris les ISRS et la trazodone), de même que les antipsychotiques (tels que la quétiapine) sont largement prescrits aux personnes atteintes de TUA — souvent pour traiter des symptômes attribuables à ce dernier10. Or, selon des méta-analyses d’ERC, ces agents ont peu d’effets positifs sur le TUA (p. ex., aucune amélioration des symptômes de dépression avec les ISRS chez les personnes atteintes de TUA), même lors d’une utilisation conforme aux indications33,34.
Fait à noter, une série de cas35 et plusieurs ERC36,37 ont montré que certains agents sérotoninergiques pouvaient parfois aggraver le TUA. Par exemple, lors d’un volumineux ERC canadien regroupant des cas de TUA (n = 265) dont 60 % souffraient concomitamment de dépression, le traitement par ISRS n’a pas soulagé plus que le placebo les symptômes de dépression lors du suivi après 12 semaines36. Il est préoccupant de noter que le traitement par ISRS a été associé à un nombre plus élevé de jours de forte consommation et à une exacerbation des paramètres de consommation d’alcool comparativement au placebo36. De même, un ERC à double insu sur la trazodone (un antidépresseur souvent utilisé hors indication pour l’insomnie associée à l’alcool) a montré qu’en comparaison avec le placebo, le groupe sous trazodone a consommé plus d’alcool, tant durant qu’après le traitement par trazodone37. Ces observations au sujet de possibles augmentations de la consommation d’alcool chez certaines personnes à qui on prescrit des agents sérotoninergiques pourraient avoir une composante génétique38 et concordent avec les conclusions de diverses expériences menées sur des rats de laboratoire39 et d’essais randomisés sur les troubles liés à l’utilisation d’autres substances psychoactives40,41.
En raison du risque d’accroissement de la consommation d’alcool, de l’absence de bienfaits selon les méta-analyses d’essais randomisés34 et d’autres risques (p. ex., abaissement du seuil convulsif)42, nous déconseillons l’utilisation des antidépresseurs de type ISRS pour le traitement du TUA ou des troubles anxieux ou dépressifs qui accompagnent le TUA. Ces recommandations s’appliquent surtout au contexte de soins primaires extrahospitaliers où la majeure partie des antidépresseurs sont prescrits.
Des ERC sont arrivés à des constatations similaires quand des antipsychotiques étaient prescrits pour le TUA43, et étant donné l’absence de bienfaits mentionnés dans les métaanalyses33, nous émettons une mise en garde contre l’utilisation des antipsychotiques pour le TUA. Par exemple, lors d’un ERC à double insu avec témoins sous placebo d’une durée de 6 mois sur l’antipsychotique flupenthixol, parmi plus de 180 personnes atteintes de TUA, les personnes assignées à l’antipsychotique ont connu un taux de rechute plus élevé qu’avec le placebo44. Même si les impulsions alimentaires et le risque d’augmentation du tabagisme sont reconnus depuis longtemps comme des effets indésirables des antipsychotiques, de nouvelles données laissent entendre qu’une exposition prolongée aux antipsychotiques pourrait exacerber l’envie de consommer d’autres substances psychoactives chez une partie des malades45–47.
Nous avons établi que le degré de certitude des données probantes pour ces 2 recommandations est moyen, à partir de 2 revues systématiques et de plusieurs ERC sur l’utilisation des antidépresseurs de type ISRS et des antipsychotiques chez les personnes atteintes de TUA sans troubles de santé mentale concomitants33,34. Nous avons établi que ces recommandations sont fortes compte tenu du degré de certitude des données probantes, du consensus du comité de rédaction de la ligne directrice et des coûts et possibles préjudices connus. Pour plus de renseignements sur les données probantes à l’appui de nos recommandations, consultez la section 6.10 de l’annexe 1.
Même si ces recommandations s’appliquent à une majorité de cas de TUA, chez les personnes ayant des antécédents de troubles de santé mentale diagnostiqués et à qui le traitement par ISRS procure des bienfaits avérés, il faut envisager leur maintien à la condition d’exercer une surveillance étroite de la réponse clinique et des effets indésirables (p. ex., augmentation de la consommation d’alcool).
Il faudra des études plus approfondies sur les enjeux liés à la prescription des antidépresseurs, des antipsychotiques et des benzodiazépines pour la prise en charge du TUA; la présente ligne directrice n’aborde pas les maladies psychiatriques graves pour lesquelles ces médicaments sont indiqués et pourraient être appropriés (p. ex., antipsychotiques chez une personne atteinte de schizophrénie et de TUA). Toutefois, compte tenu des méta-analyses disponibles33,34, nous déconseillons les pratiques de prescription courantes qui mènent souvent à la polypharmacie et procurent peu de bienfaits chez une majorité de personnes atteintes de TUA, alors que d’autres interventions pourraient être plus sécuritaires et efficaces.
Chez les personnes atteintes de graves problèmes de santé mentale concomitants, nous préconisons des consultations auprès de spécialistes qui ont une expertise appropriée pour une évaluation et une prise en charge fondées sur des données probantes. Nous insistons également sur la nécessité d’améliorer l’accès aux soins en santé mentale et en médecine des toxicomanies pour les personnes atteintes de TUA.
Recommandation 14 : Il ne faut pas prescrire de benzodiazépines en traitement continu pour le TUA (recommandation forte, degré de certitude élevé des données probantes).
Comme le traitement de courte durée par benzodiazépines s’est révélé bénéfique pour la prise en charge du sevrage de l’alcool, mais qu’il peut entraîner une dépendance48, il a été démontré que des personnes atteintes de TUA peuvent se retrouver en traitement prolongé par benzodiazépines, avec les effets négatifs qui en découlent49,50. C’est pourquoi, dans cette ligne directrice, nous rappelons qu’il faut limiter la durée des ordonnances de benzodiazépines chez les personnes atteintes de TUA pour faciliter la prise en charge du sevrage de l’alcool en présence d’un risque de problèmes graves liés au sevrage. Cette recommandation convient aux milieux de soins communautaires et aux milieux de soins de courte durée. Nous avons établi que le degré de certitude des données probantes pour cette recommandation est élevé à partir de multiples méta-analyses et ERC ayant montré les préjudices liés aux benzodiazépines, au risque de leur utilisation à des fins non médicales et aux effets et événements indésirables graves déclarés, tels que chutes et blessures49,50. Nous avons établi que cette recommandation est forte compte tenu du consensus du comité de rédaction de la ligne directrice et des possibles préjudices connus des benzodiazépines chez les personnes atteintes ou non de TUA49,50.
Méthodes
Un comité de direction a supervisé l’élaboration de la ligne directrice émanant de l’Initiative canadienne de recherche en abus de substances (ICRAS), un réseau national regroupant 5 centres régionaux canadiens (aussi appelés des « pôles »). Nous avons utilisé l’outil AGREE II (Appraisal of Guidelines for Research and Evaluation Instrument II)51 pour nous assurer que les lignes directrices répondaient aux normes internationales de transparence, de qualité élevée et de rigueur méthodologique. L’élaboration de la ligne directrice s’est faite conformément au processus ADAPTE52 et s’est inspirée d’une ligne directrice britannocolombienne existante53. Nous avons utilisé l’outil GRADE15 pour classer les recommandations (encadré 3).
Les activités liées à l’élaboration de la ligne directrice ont bénéficié de l’appui d’une subvention du Programme sur l’usage et les dépendances aux substances de Santé Canada (2021-HQ-000066). La ligne directrice a aussi bénéficié de l’appui des Instituts de recherche en santé du Canada qui subventionnent l’ICRAS, et du Centre sur la toxicomanie de la Colombie-Britannique (British Columbia Centre on Substance Use) sous forme de soutien non financier. La ligne directrice a été rédigée entre décembre 2020 et juillet 2023.
Composition des groupes participants
Le comité de direction comprenait les coprésidents du Comité pour la rédaction de la ligne directrice canadienne sur les troubles d’utilisation de l’alcool (E.W., J.R.), une directrice de programme associée (J.W.G.R.), une gestionnaire de l’élaboration de la ligne directrice (N.G.), une coordonnatrice de la ligne directrice (A.H.) et 2 rédactrices médicales (J.B., K.H.).
Composé de 36 personnes, le comité interdisciplinaire de rédaction de la ligne directrice a été formé à la suite d’un appel lancé par les gestionnaires et les responsables de la recherche des pôles de l’ICRAS en décembre 2020. Le comité était représentatif de toutes les régions canadiennes et de différents champs d’expertise, dont la médecine des toxicomanies, la médecine familiale, la médecine fondée sur des données probantes, la santé mentale, le travail social, les soins infirmiers, la pharmacologie, les systèmes de soins axés sur le rétablissement, la gestion et les politiques en matière de soins de santé. De plus, le comité incluait 4 personnes s’identifiant comme Autochtones ou Métis et 11 personnes ayant ou ayant eu une expérience de la consommation d’alcool. Trois groupes de travail ont été formés pour se concentrer sur le dépistage, le diagnostic et les interventions brèves, la prise en charge du sevrage et les traitements et soins continus.
Sélection des thèmes prioritaires
Les principes généraux, le résumé, la portée et le contenu de la ligne directrice ont été approuvés par voie de consensus par le comité entier après discussion sur le contenu de la ligne directrice britanno-colombienne et intégration des suggestions des membres du comité. Une liste complète des questions de recherche et des critères d’inclusion et d’exclusion est accessible à la section A1.4 de l’annexe 1.
Revue de la documentation et évaluation de la qualité des études
Nous avons procédé à une mise à jour de l’interrogation systématique de la documentation en septembre 2020 à partir des stratégies de recherche utilisées pour la ligne directrice sur le TUA de la Colombie-Britannique53. En bref, une personne a été engagée sous contrat pour procéder aux interrogations de la documentation dans les bases de données suivantes : MEDLINE, Embase, Base de données Cochrane des revues systématiques et Registre central Cochrane des essais contrôlés par le biais d’Ovid; et CINAHL et PsycINFO par l’entremise d’EBSCOHost. Nous n’avons retenu que les nouveaux résultats non inclus dans la ligne directrice sur le TUA de la Colombie-Britannique. Deux rédactrices médicales attachées au personnel (dont J.B.) ont passé en revue et identifié de manière indépendante les études admissibles. Les désaccords entre les personnes faisant la revue des études individuelles pour inclusion ou exclusion ont été résolus par voie de discussion. Une examinatrice chevronnée (J.B.) a utilisé des outils d’évaluation validés (p. ex., AMSTAR-2 [A Measurement Tool to Assess Systematic Reviews, version 2], l’outil Cochrane d’évaluation des risques de biais et la liste de vérification Downs et Black) pour établir la qualité des études54. Nous avons aussi procédé à une interrogation ciblée en mai 2022 pour les questions liées à la polypharmacie dans les cas de TUA.
Élaboration des recommandations
Nous avons mis à jour les sommaires des données probantes de la ligne directrice sur le TUA de la Colombie-Britannique53 à la lumière des articles plus récents et nous les avons distribués aux groupes de travail concernés. Chaque groupe de travail a déterminé par voie de consensus si les recommandations devaient être acceptées telles quelles, modifiées ou retirées. Pour ce faire, les groupes de travail ont échangé par courriel et vidéoconférence entre décembre 2020 et décembre 2022.
Après que les groupes de travail aient approuvé le libellé et la classification des recommandations, ainsi que les textes appuyant leurs sections respectives, nous les avons compilés et distribués au comité entier pour examen. Le comité s’est ensuite réuni en décembre 2022 pour discuter des commentaires que nous avons alors intégrés dans une version révisée. Le comité a approuvé les révisions par voie de consensus avant de soumettre le document à une revue externe.
Revue externe
Nous avons distribué cette version de la ligne directrice pour examen et commentaires à 13 parties prenantes et spécialistes concernés au Canada et à l’étranger en janvier 2023. Les champs d’expertise des responsables de la revue externe incluaient médecine des toxicomanies, psychiatrie, psychologie, médecine fondée sur des données probantes et santé autochtone. Toutes ces personnes ont répondu à un questionnaire de vérification des intérêts concurrents avant d’effectuer le travail. Une rédactrice médicale attachée au personnel (K.H.) a intégré les commentaires de la revue externe (notamment clarifier la validation des outils de dépistage, insister davantage sur les interventions psychosociales et leur description, et présenter les recommandations plus clairement) dans une version révisée de la ligne directrice. Nous avons ensuite de nouveau acheminé le document final au comité entier pour examen définitif, commentaires et approbation par voie de consensus. La composition du comité de revue externe est présentée à l’annexe 1, Auteurs et collaborateurs.
Gestion des intérêts concurrents
Conformément aux principes de divulgation des intérêts et de gestion des conflits dans le processus de rédaction des lignes directrices (Principles for Disclosure of Interests and Management of Conflicts in Guidelines) du Réseau international des lignes directrices (Guidelines International Network)55, les membres du comité ont dû divulguer leurs intérêts concurrents en novembre 2020 et en mai 2023. L’arbitre des décisions relatives aux intérêts concurrents pour la ligne directrice (N.G., avec l’aide des coprésidents) a jugé qu’aucun des conflits d’intérêts directs ou indirects potentiels n’était suffisamment pertinent ou n’avait suffisamment de poids pour justifier une exclusion. En bref, aucun membre du comité n’a fait état d’un soutien direct, monétaire ou autre, provenant de l’industrie de l’alcool ou de l’industrie pharmaceutique au cours des 5 années écoulées ou de revenus cliniques susceptibles d’être influencés par les recommandations de la ligne directrice.
Pour atténuer tout risque de biais réel, potentiel ou perçu, un membre du comité ayant divulgué un intérêt concurrent direct potentiel (emploi dans un centre de traitement des toxicomanies) a été exclu du vote sur les recommandations concernées. De plus, 15 personnes ont dévoilé des intérêts particuliers en lien avec la ligne directrice, en raison d’une expertise spécifique, d’une expérience clinique, d’un rôle consultatif auprès d’organismes à but non lucratif ou communautaires ou d’intérêts de recherche et de publications, mais l’arbitre des décisions relatives aux intérêts concurrents n’a pas jugé qu’ils justifiaient leur exclusion des activités du comité.
Mise en œuvre
L’émission de cette ligne directrice suit la publication récente du document Repères canadiens sur l’alcool et la santé2 et il est à espérer que ces 2 lignes directrices permettront ensemble de lutter globalement contre les méfaits de l’alcool au Canada. Dans la plupart des régions du Canada, le manque de ressources pour soigner les troubles liés aux toxicomanies, de même que l’absence de lignes directrices globales, provinciales ou nationales, a probablement retardé l’adoption des traitements fondés sur des données probantes pour le TUA.
Les responsables des orientations politiques nationales et régionales en matière de santé peuvent substantiellement améliorer les normes de soins en faisant la promotion de cette ligne directrice et de ses recommandations. Un exemple de geste politique qui aiderait les professions de la santé à proposer des médicaments sur une base de données probantes serait de favoriser l’inscription de tous les médicaments pour le TUA sur les listes régionales plutôt que de les offrir sur autorisation spéciale.
Avec les ressources disponibles, l’ICRAS adopte une stratégie d’application des connaissances pour sensibiliser les protagonistes en soins primaires, ce qui inclut un suivi de l’adoption des lignes directrices. Néanmoins, les responsables des orientations politiques devront accorder une attention aux investissements requis pour abolir certains obstacles structurels (p. ex., le manque de formation en médecine des toxicomanies)7. Les efforts de mise en œuvre devraient aussi inclure des points d’accès facile étant donné que de nombreux obstacles se dressent devant les personnes qui souffrent de TUA pour accéder au système de soins de santé traditionnel, particulièrement dans les communautés marginalisées.
Les données sur la lutte contre la consommation d’alcool à risque élevé et le TUA continuent d’évoluer et cette ligne directrice sera mise à jour périodiquement à mesure que de nouvelles connaissances se feront jour.
Autres lignes directrices
Plusieurs lignes directrices sur la prise en charge de la consommation d’alcool à risque élevé et du TUA ont été publiées au cours des 5 dernières années (tableau 4). En général, nos recommandations concordent avec ces lignes directrices. Une différence notable, par contre, est que notre ligne directrice concerne l’approche thérapeutique globale, y compris les enjeux liés à la polypharmacie et à l’usage courant de médicaments dont les bienfaits reposent sur peu de données probantes.
Autres lignes directrices nationales et internationales sélectionnées concernant la consommation d’alcool, la consommation d’alcool à risque élevé et le trouble d’utilisation de l’alcool publiées au cours des 5 dernières années
Connaissances à parfaire
Fait à noter, l’évaluation des approches au bien-être traditionnellement utilisées par les communautés autochtones est déficiente. On déplore donc le peu d’articles publiés sur ces approches et sur d’autres populations. De plus, les études sur des interventions psychosociales n’ont pas été rigoureuses dans leurs procédés, leur durée ou les paramètres mesurés. Ainsi, il est difficile de déterminer quelles sont les stratégies et les durées optimales. De même, certaines populations à risque (p. ex., populations carcérales) et les approches communautaires (p. ex., traitement en résidence) n’ont pas suffisamment fait l’objet de recherches ou d’ERC.
Pour la plupart des essais cliniques, la taille des échantillons est relativement petite, leur durée est brève (p. ex., 8 semaines) et des paramètres cliniquement pertinents ont souvent été ignorés. Par exemple, dans une revue systématique d’ERC par placebo sur des ISRS pour la dépression faisant état d’un suivi de durée moyenne, les auteurs ont voulu mesurer l’incidence du traitement par ISRS sur le nombre de jours de forte consommation et ont constaté que moins de 10 % des essais faisaient état de la consommation d’alcool61. Même si les conclusions sont relativement concordantes d’un essai à l’autre sur la naltrexone et l’acamprosate18, les études sur les ISRS sont très hétérogènes, potentiellement en raison de biais sous-jacents décrits ailleurs62. En outre, étant donné que les médicaments seuls sont peu susceptibles d’être efficaces dans bien des cas de TUA, le rôle des agents d’usage courant (p. ex., naltrexone, ISRS) dans une possible augmentation de la consommation d’alcool ou un désintérêt pour les interventions psychosociales mérite également que l’on s’y attarde davantage63,64.
En terminant, même si selon les méta-analyses, certaines psychothérapies ou certains médicaments pour lutter contre les envies irrépressibles de consommer reposent sur de bonnes données probantes axées sur des paramètres substituts (p. ex., prévention, retour à la consommation d’alcool)18, un moins grand nombre d’études incluent des paramètres de santé cliniquement importants à plus long terme (p. ex., morbidité, mortalité).
Limites
Le processus d’élaboration de la ligne directrice a été limité par la durée de l’intervalle entre l’interrogation initiale de la documentation (septembre 2020) et la publication. Toutefois, les commentaires du comité et des personnes chargées de la revue ont suscité des interrogations ciblées de la documentation qui ont permis de mettre au jour des données plus récentes dont le document tient compte. De plus, une seule personne était chargée d’évaluer la qualité des études incluses.
Fait à noter, la portée ne prévoyait pas une orientation globale sur les TUA compliqués de toxicomanies concomitantes ou de graves problèmes de santé mentale. Dans de tels cas, nous suggérons de consulter en médecine de spécialité. Finalement, même si nous avons formé un comité pour identifier et combler les besoins des équipes de soins primaires et tenir compte des besoins et des points de vue plus vastes des personnes affectées par une consommation d’alcool à risque élevé ou un TUA, certains groupes, dont les populations immigrantes et réfugiées, n’ont pas été représentés.
Conclusion
Étant donné que les approches thérapeutiques fondées sur des données probantes pour la consommation d’alcool à risque élevé et le TUA au Canada sont nettement sous-utilisées, notre ligne directrice insiste sur un meilleur accès à une gamme complète de traitements fondés sur des données probantes, y compris les pharmacothérapies pour le TUA (p. ex., naltrexone, acamprosate) et sur des interventions psychosociales et en santé mentale, tout en s’opposant à l’utilisation fréquente de certains médicaments d’ordonnance et d’autres mesures inefficaces et potentiellement nuisibles. Le but de cette ligne directrice est d’appuyer les médecins et les centres de soins primaires pour qu’ils offrent d’emblée des traitements plus efficaces aux personnes souffrant de TUA comme norme de pratique dans le but d’améliorer la santé et de générer des économies potentiellement considérables pour les systèmes de santé et de services sociaux.
Remerciements
Les auteurs remercient les 36 membres du comité pour leur engagement en tant que spécialistes de leurs champs d’expertise respectifs, les responsables de la revue externe par des pairs, les membres du personnel de l’Initiative de recherche canadienne sur l’abus de substances qui ont contribué à l’élaboration de cette ligne directrice, Christa Ledding pour le graphisme et Maryam Babaei pour son aide à la sélection des articles. On peut trouver les détails au sujet du comité dans la ligne directrice complète (annexe 1, accessible en anglais au www.cmaj.ca/lookup/doi/10.1503/cmaj.230715/tab-related-content).
Footnotes
Intérêts concurrents: Evan Wood est médecin; il travaille à l’Autorité de la santé du littoral de Vancouver pour la prise en charge du sevrage et entreprend des travaux sur la médecine des toxicomanies en milieu professionnel. Le Dr Wood est également professeur de médecine à l’Université de la Colombie-Britannique, un poste appuyé par une chaire de recherche du Canada de niveau 1 des Instituts de recherche en santé du Canada (IRSC) et il a reçu une subvention pour un projet R01 de l’Institut national des États-Unis sur l’abus de drogues, versée à l’Université de la Colombie-Britannique. Le laboratoire de recherche du Dr Wood est en outre appuyé par des subventions des IRSC versées à l’Initiative canadienne de recherche sur l’abus de substances. Il a également entrepris des travaux de consultation sur les enjeux juridiques liés aux troubles d’utilisation des substances et pour une société qui se consacre à la santé mentale appelée Numinus Wellness, dont il a été médecin-chef. Le Dr Wood a aussi reçu une rémunération sous forme d’actions ordinaires de Numinus. Il déclare avoir reçu des honoraires pour des conférences et des présentations non liées à l’industrie (p. ex., conférences universitaires ou éducatives), y compris une allocution pour la Société médicale canadienne sur l’addiction (SMCA), rémunérée à même le budget de la conférence de la SMCA; une série de séances scientifiques à l’Université Dalhousie (payée par l’université); et une conférence pour la plateforme éducative des équipes soignantes, des liens avec les services administratifs (indépendamment des travaux soumis et sans liens financiers avec l’industrie pharmaceutique). Le Dr Wood a aussi reçu une rémunération pour des rapports et témoignages d’expert sur des questions juridiques ayant trait au trouble d’utilisation des substances psychoactives, y compris de l’Association canadienne de protection médicale et de syndicats représentant des travailleurs souffrant de possibles troubles d’utilisation des substances. Il a reçu des bourses de déplacement des IRSC. Jessica Bright, Nirupa Goel et Josey Ross déclarent avoir reçu des bourses salariales du Centre sur la toxicomanie de la Colombie-Britannique, en appui à l’élaboration du présent manuscrit. Katelyn Halpape déclare avoir reçu des subventions du Programme sur l’usage et les dépendances aux substances de Santé Canada et du ministère canadien des Services aux Autochtones pour la Clinique de la douleur chronique de l’Université de la Saskatchewan. La Dre Halpape déclare aussi avoir reçu des honoraires en tant que rédactrice d’un chapitre du manuel intitulé The Clinical Handbook of Psychotropic Drugs. Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Collaborateurs: Evan Wood, Jessica Bright, Katrina Hsu, Nirupa Goel, Josey Ross, Averill Hanson et Jürgen Rehm ont contribué à l’élaboration et à la conception des travaux; tous les auteurs ont contribué à l’acquisition, à l’analyse et à l’interprétation des données et à la rédaction de l’ébauche du manuscrit. Rand Teed, Ginette Poulin, Bryany Denning, Kim Corace, Corrina Chase, Katelyn Halpape, Ronald Lim et Tim Kealey ont contribué à l’acquisition, à l’analyse et à l’interprétation des données. Tous les auteurs ont révisé de façon critique le contenu intellectuel important du manuscrit; ils ont donné leur approbation finale pour la version destinée à être publiée et endossent l’entière responsabilité de tous les aspects du travail.
Financement: Cette ligne directrice a bénéficié des subventions suivantes : Santé Canada (Programme de santé du Canada sur l’usage et les dépendances aux substances 2021-HQ-000066); Instituts de recherche en santé du Canada (IRSC), par l’entremise de l’Initiative canadienne de recherche sur l’abus de substances (ICRAS) Phase II : Équipe des pôles pour l’Initiative de recherche canadienne en Ontario (FRN 477887, Jürgen Rehm) et ICRAS : Pôle sur la toxicomanie de la Colombie-Britannique (FRN 181674; Evan Wood); et IRSC par l’entremise d’une chaire de recherche du Canada de premier niveau en dépendances et santé mentale (Evan Wood).
This is an Open Access article distributed in accordance with the terms of the Creative Commons Attribution (CC BY-NC-ND 4.0) licence, which permits use, distribution and reproduction in any medium, provided that the original publication is properly cited, the use is noncommercial (i.e., research or educational use), and no modifications or adaptations are made. See: https://creativecommons.org/licenses/by-nc-nd/4.0/