修回日期: 2014-03-25
接受日期: 2014-03-28
在线出版日期: 2014-04-28
目的: 探讨腹腔镜肝切除术在结直肠癌肝转移治疗中的应用.
方法: 回顾性分析2008-03/2013-09因结直肠癌肝转移于复旦大学附属华山医院或上海市浦东医院外科住院行腹腔镜肝转移灶切除术患者的临床资料.
结果: 21例腹腔镜结直肠癌肝转移切除术均顺利进行, 无中转开腹. 除1例胆漏外, 无严重术后并发症. 中位肝切缘距离为12 mm. 1年、2年和3年生存率分别为86%、67%和57%, 1年、2年和3年无瘤生存率分别为81%、62%和47%.
结论: 对于特定患者, 腹腔镜肝切除术治疗结直肠癌肝转移是安全有效的.
核心提示: 对于特定患者, 腹腔镜肝切除术治疗结直肠癌肝转移是安全有效的.
引文著录: 陈进宏, 闵志均, 蒿汉坤, 向阳, 徐明, 庄彪. 结直肠癌肝转移腹腔镜切除术21例. 世界华人消化杂志 2014; 22(12): 1764-1767
Revised: March 25, 2014
Accepted: March 28, 2014
Published online: April 28, 2014
AIM: To investigate the application of laparoscopic resection in the management of colorectal cancer liver metastases.
METHODS: Between March 2008 and September 2013, 21 patients underwent laparoscopic resection of colorectal cancer liver metastases at Huashan hospital and Pudong Hospital. Their clinical data were retrospectively analyzed.
RESULTS: All laparoscopic resections for colorectal cancer liver metastases were successful with no conversion. There were no severe postoperative complications except one case of bile leakage. The median surgical margin was 12 mm. The overall 1-, 2- and 3-year survival rates were 86%, 67% and 57%, respectively, while the 1-, 2- and 3-year disease-free survival rates were 81%, 62% and 47%, respectively.
CONCLUSION: Laparoscopic resection of colorectal cancer liver metastases is safe and effective.
- Citation: Chen JH, Min ZJ, Hao HK, Xiang Y, Xu M, Zhuang B. Laparoscopic resection of colorectal cancer liver metastases. Shijie Huaren Xiaohua Zazhi 2014; 22(12): 1764-1767
- URL: https://www.wjgnet.com/1009-3079/full/v22/i12/1764.htm
- DOI: https://dx.doi.org/10.11569/wcjd.v22.i12.1764
结直肠癌是最常见的恶性肿瘤之一, 60%的患者在病程中会出现肝转移, 而不能手术切除或未经手术切除的结直肠癌肝转移患者中位生存期仅为6.9 mo[1]. 腹腔镜肝切除术已逐渐开展[2,3], 而结直肠癌肝转移的腹腔镜切除术的研究尚未深入. 本文回顾性分析21例结直肠癌肝转移的腹腔镜切除术情况, 初步探讨腹腔镜肝切除术在结直肠癌肝转移治疗中的应用.
本组患者21例, 均为2008-03/2013-09因结直肠癌肝转移于复旦大学附属华山医院或上海市浦东医院外科住院行腹腔镜肝转移灶切除术患者. 其中男12例, 女9例; 年龄为49-76岁, 中位年龄为65岁; 同时性肝转移2例, 异时性肝转移19例; 单发性转移16例, 多发性转移5例(其中4例为2个病灶, 1例为3个病灶); 病灶共计27个, 其中左肝20个, 右肝7个; 19例异时性肝转移患者中16例首次手术方式为腹腔镜结直肠癌根治术, 3例为开腹手术.
1.2.1 手术指征: 结合文献[4,5], 本组患者手术指征为: (1)同时性肝转移: 原发肿瘤及肝转移均能R0切除, 全身状况能耐受同时手术, 无肝外转移灶; (2)异时性肝转移: 肿瘤数>4个、肿瘤>5 cm、转移时间<12 mo或CEA升高时, 先行新辅助治疗3次, 如病情无进展, 肝转移灶能R0切除, 行腹腔镜肝转移灶切除术; 如无上述高危因素, 直接行腹腔镜肝转移灶切除术.
1.2.2 手术方式: 手术以R0切除的不规则切除为主, 视残肝大小及肿瘤位置采取规则性肝段/叶切除. 全麻, 脐孔处采用Hasson手法置入10 cm trocar, 建立气腹, 压力维持12 mmHg, 置300腹腔镜, 根据肝脏转移灶位置和腹腔内黏连情况再置入3-5个trocar, 置入位置可参考文献[6]. 采用超声刀断离肝脏, 管道用Hemolock或直线切割器夹闭, 查无活跃出血或胆漏, 局部放置止血材料, 断面旁置腹腔引流管1-2根, 标本装入标本袋, 中上腹5 cm正中切口或直接扩大脐孔切口取出.
1.2.3 术后处理及随访: 术后予以奥沙利铂+希罗达化疗8个周期, 如原先用过奥沙利铂, 则改用CPT-11, 视情况给予贝伐单抗等靶向治疗. 采用Kaplan-Meier方法统计总生存率和无瘤生存率.
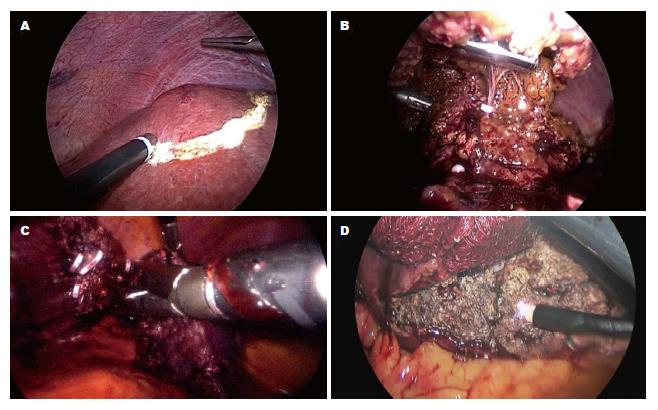
所有21例患者均成功进行腹腔镜下肝转移灶切除术,术中先游离肝脏, 距病灶边缘1-2 cm用电凝钩标出肝切除线(图1A), 超声刀由浅入深断离肝实质, 遇直径>3 mm管状组织, Hemolock夹闭后离断(图1B), 如遇管道主干, 可用直线切割器白钉(echelon, ethicon或endoGIA, covidien)切断(图1C), 直至完整切除病灶. 肝断面用氩气刀彻底止血(图1D). 本组患者无中转开腹, 其中不规则肝段切除16例, 规则肝段/叶切除5例; 手术时间为50-280 min, 中位时间为140 min; 估计手术失血量为60-900 mL, 中位失血量为300 mL; 术后住院天数为4-9 d, 中位住院天数为6 d; 1例患者术后出现胆漏, 经引流后治愈, 未再次手术, 余患者无重大并发症; 病理切缘为5-22 mm, 中位距离为12 mm.
所有患者获得随访, 随访时间为3-42 mo, 中位随访时间为22 mo. 随访中共有5例死亡(24%), 1、2和3年生存率分别为86%、67%和57%, 1、2和3年无瘤生存率分别为81%、62%和47%; 随访中未见trocar戳孔处转移.
结直肠癌肝转移的治疗是提高结直肠癌预后的关键和热点, 尽管治疗方法有多种, 包括手术切除、局部毁损治疗、化疗和靶向治疗等, 但手术是可切除结直肠癌肝转移惟一有可能治愈的手段[7,8]. 随着腹腔镜技术的发展, 腹腔镜肝切除逐渐增多. Cherqui[9]曾认为, 需要做肝切除的患者中有12%适合做腹腔镜肝切除. 而最近有报告, 腹腔镜肝切除已占结直肠癌肝转移切除术的35%[2]. 结直肠癌肝转移分同时性和异时性. 传统观点认为, 同时性肝转移患者同期手术死亡率和围手术期并发症发生率较高[10], 同期手术也大多局限于右半结肠及小范围肝切除. 现在大多认为, 患者无明显禁忌状况下, 同时行结直肠癌原发病灶和肝转移灶切除是安全有效的[11]. 而腹腔镜手术应用于同时行结直肠癌原发病灶和肝转移灶切除, 可具有住院时间短, 可避免二次手术, 能减轻患者心理压力以及降低围手术期死亡率等优势[12]. 本组2例患者, 同时行腹腔镜下结直肠癌原发病灶和肝转移灶切除术, 手术顺利, 无并发症. 异时性肝转移的手术时机存有争论. 对于不可切除的病灶, 新辅助化疗可使原无法切除的病灶变为可切除. 而对初始评估为可切除者, 是否术前要进行新辅助化疗, 目前尚无定论. 有研究认为非新辅助化疗组在总生存期和无进展生存期均优于新辅助化疗组, 新辅助化疗可能导致肝转移灶丧失最佳手术时机, 无法切除[4]; 也有研究认为FOLFOX4化疗可明显提高结直肠癌肝转移患者无进展生存期[5]. 本组异时性转移患者遵循的手术指征为: 肿瘤数>4个、肿瘤>5 cm、转移时间<12 mo或CEA升高时, 先行新辅助治疗3次, 如病情无进展, 肝转移灶能R0切除, 行腹腔镜肝转移灶切除术; 如无上述高危因素, 直接行腹腔镜肝转移灶切除术. 初步结果显示1年、2年和3年生存率分别为86%、67%和57%, 与文献报道相当[13], 提示该指征具有一定应用价值, 值得扩大样本量以及多中心前瞻性进一步研究.
结直肠癌肝转移肝切除的最适切缘距离一直是争论热点, 而腹腔镜肝切除更被认为无法保证有效切缘距离. 现在更多认为影响预后的决定因素并不是切缘距离的大小, 而是切缘的状态, 即阴性切缘的距离大小并不影响预后, R0切除是结直肠癌肝转移肝切除的目标[14]. 一组557例结直肠癌肝转移的研究显示, 肝切缘1-4、5-9和≥10 mm各组间的术后5年生存率和复发率均无差异[15]. 现在腹腔镜结直肠癌根治术已得到推广应用, 腹腔内黏连情况相较于开腹手术大为改善, 为异时性肝转移的腹腔镜切除术降低难度; 而术中B超的应用, 更有利于保证阴性切缘. 本组19例异时性肝转移患者中16例首次手术方式为腹腔镜结直肠癌根治术, 手术均顺利. 病理切缘为5-22 mm, 中位距离为12 mm. 术后1年、2年和3年无瘤生存率分别为81%、62%和47%, 未见trocar戳孔处转移, 与文献报道也相当[13].
因此, 符合一定适应症的结直肠癌肝转移患者, 接受腹腔镜肝转移切除术是安全有效的. 手术者需要同时具有丰富开腹肝切除术经验和腹腔镜操作技能. 结直肠癌肝转移的腹腔镜切除术在结直肠癌肝转移治疗中的确切应用, 值得进一步研究验证.
60%的结直肠癌患者在病程中会出现肝转移, 手术是可切除结直肠癌肝转移惟一有可能治愈的手段. 腹腔镜肝切除术已逐渐开展, 而结直肠癌肝转移的腹腔镜切除术的研究尚未深入.
许剑民, 教授, 上海市复旦大学附属中山医院普外科
腹腔镜肝切除治疗结直肠癌肝转移切除术的时机和适应症尚无定论. 现在大多认为, 患者无明显禁忌状况下, 同时行结直肠癌原发病灶和肝转移灶切除是安全有效的. 异时性肝转移的手术时机存有争论. 对于不可切除的病灶, 新辅助化疗可使原无法切除的病灶变为可切除. 而对初始评估为可切除者, 是否术前要进行新辅助化疗, 仍亟待研究.
腹腔镜手术应用于同时行结直肠癌原发病灶和肝转移灶切除, 可具有住院时间短, 可避免二次手术, 能减轻患者心理压力以及降低围手术期死亡率等优势. 不可切除的异时性肝转移病灶, 新辅助化疗可使原无法切除的病灶变为可切除. 而对初始评估为可切除者, 有研究认为新辅助化疗可能导致肝转移灶丧失最佳手术时机, 无法切除; 也有研究认为FOLFOX4化疗可明显提高结直肠癌肝转移患者无进展生存期.
本文回顾性分析21例行腹腔镜肝转移灶切除术患者的临床资料、术后并发症和长期生存. 有一定的临床意义.
编辑:田滢 电编:鲁亚静
| 1. | Yoo PS, Lopez-Soler RI, Longo WE, Cha CH. Liver resection for metastatic colorectal cancer in the age of neoadjuvant chemotherapy and bevacizumab. Clin Colorectal Cancer. 2006;6:202-207. [PubMed] [DOI] |
| 2. | Nguyen KT, Geller DA. Laparoscopic liver resection--current update. Surg Clin North Am. 2010;90:749-760. [PubMed] [DOI] |
| 4. | Scartozzi M, Siquini W, Galizia E, Stortoni P, Marmorale C, Berardi R, Fianchini A, Cascinu S. The timing of surgery for resectable metachronous liver metastases from colorectal cancer: Better sooner than later? A retrospective analysis. Dig Liver Dis. 2011;43:194-198. [PubMed] [DOI] |
| 5. | Petrelli NJ. Perioperative or adjuvant therapy for resectable colorectal hepatic metastases. J Clin Oncol. 2008;26:4862-4863. [PubMed] [DOI] |
| 7. | Poston GJ. Surgical strategies for colorectal liver metastases. Surg Oncol. 2004;13:125-136. [PubMed] [DOI] |
| 10. | Kooby DA, Stockman J, Ben-Porat L, Gonen M, Jarnagin WR, Dematteo RP, Tuorto S, Wuest D, Blumgart LH, Fong Y. Influence of transfusions on perioperative and long-term outcome in patients following hepatic resection for colorectal metastases. Ann Surg. 2003;237:860-869; discussion 860-869. [PubMed] [DOI] |
| 11. | Moug SJ, Smith D, Leen E, Roxburgh C, Horgan PG. Evidence for a synchronous operative approach in the treatment of colorectal cancer with hepatic metastases: a case matched study. Eur J Surg Oncol. 2010;36:365-370. [PubMed] [DOI] |
| 12. | Geiger TM, Tebb ZD, Sato E, Miedema BW, Awad ZT. Laparoscopic resection of colon cancer and synchronous liver metastasis. J Laparoendosc Adv Surg Tech A. 2006;16:51-53. [PubMed] |